🎙 Интервю с Геннадий Воробьов по случай 7 април – Световния ден на здравето
Здравеопазването не трябва да зависи от хартия и късмет.
Трябва да работи с данни, технологии и превенция.
Пациентът още често е куриер между кабинети и системи. Причината не е липса на технологии, а липса на свързаност, анализ и ясни правила и последователен политически приоритет.
Изкуственият интелект (AI) не е „магия“. Той е следващият логичен слой върху електронното досие: обединяване на информацията, риск-сигнали (например лекарствени взаимодействия), автоматични резюмета за лекаря, цифрови направления и записване, анализи за превенция. Точно такива насоки трябва да фигурират и в националната стратегия за е-здравеопазване до 2030 г. А защо не и личен асистент за всеки гражданин.
Тази статия предлага конкретен, изпълним план за България – който да извади държавата от трагичното последно място в класация за продължителност на живота в ЕС:
„Писнало ли ви е да чакате за направление?“
„Да обикаляте между личен лекар, лаборатория и специалист?“
„Да повтаряте едно и също на всеки лекар?“
В България това не са „оплаквания“. Това е ежедневен модел на движение през система, която е построена така, сякаш данните не съществуват – или, по-лошо, сякаш пациентът е длъжен да минава по пътека на изтезания, за да достигне до правилния кабинет. Добре е, когато ходите на лекар -да не сте болни, да не ви е лошо, имате вода за престоя няколко часа пред вратите и здрави нерви да понесете факта, че отново не сте разбрали нещо.
Данните за здравето ви са разпилени. Лекарят често няма „цялата картина“. А вие сте посредник между отделни софтуери, правила и регистри – понякога дори между различни интерпретации на едни и същи правила.
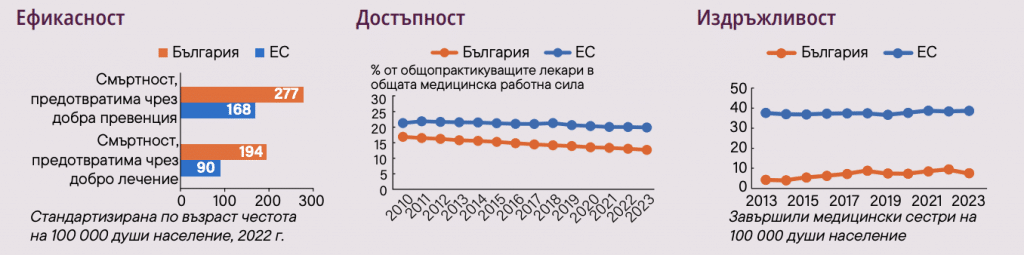
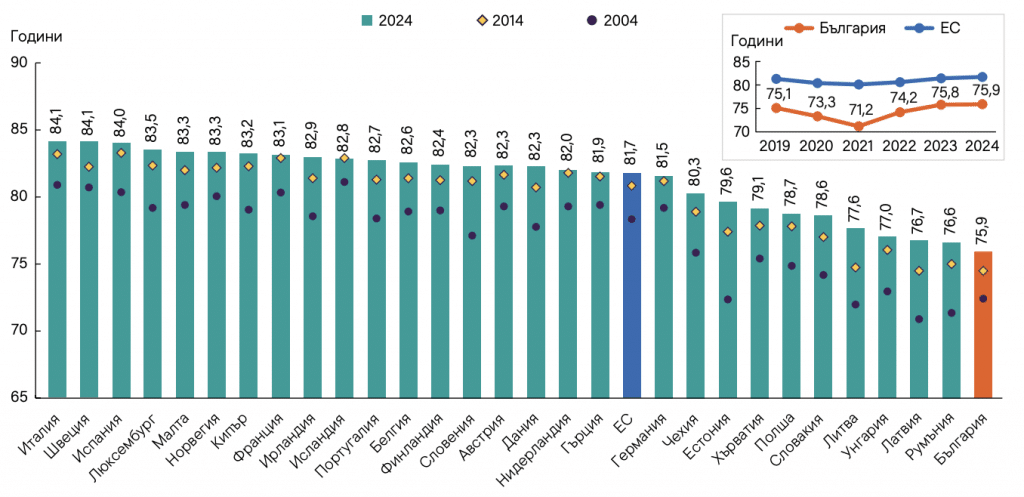
Най-тежкият резултат от тази фрагментация не е неудобството, а рискът за вас и близките ви. България има много високи нива на предотвратима и лечима смъртност спрямо средните за ЕС. Което на практика означава, че гражданите на държавата умират – от недостиг на анализ на данни, грешки в системата и лоша здравна превенция.
Има и цена, която хората плащат директно от джоба си. По данни от „Country Health Profile“ делът на разходите „от джоба“ е около 35,5 % от общите разходи за здраве – значително над средното за ЕС (15%).
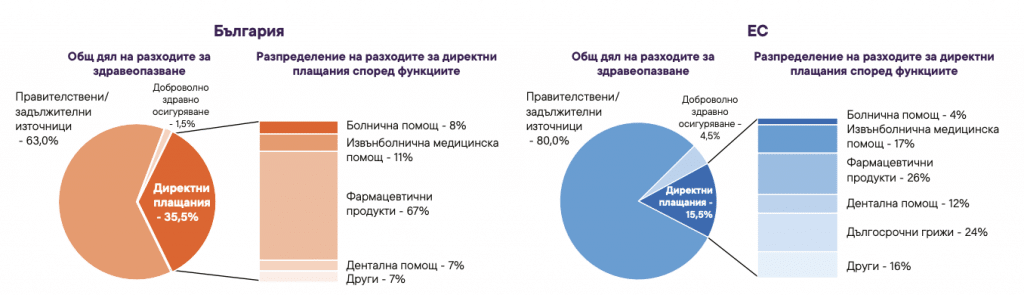
Достъпът също има социално лице: разликата между домакинства с ниски и високи доходи спрямо достъпа до здравеопазване е драматична.
Основните фактори са високите плащания „от джоба“, „referral quotas“ (квоти/лимити при направленията) и неравномерното разпределение на ресурси, но някак изследванията пропускат фактора колко е трудно за един човек, живеещ на ръба на социалноиотпадане, да отсъства на работа, за да отиде да чака първо пред един кабинет, а после пред друг.
Лошият опит (UX) на потребителите на медицински услуги – непредвидимостта на разходите и дългото чакане за достъп до здравна услуга са сред основните причини за отлагане на превенцията.
Отделно стои неудобната истина: в България липсва единна, публична, регулярно публикувана национална статистика за средните времена за чакане по специалности и региони (в стил „табло за управление“ по примера на модерните системи). Затова в тази статия използвам наличните официални индикатори (неудовлетворени нужди, финансови тежести, обем на електронните документи) като прокси-мерки за натиска върху системата.
Сравнение на пациентския път: днес срещу предложението
| Стъпка | Днес (често) | Предложение (цел) |
| Първи контакт | Телефон/чакане; повтаряне на историята | Онлайн/телефонен/ + дигитално резюме на досието |
| Направление | Понякога „хартиен навик“, неяснота и обикаляне, работно време. | 100% дигитално направление, видимо в приложението; автоматично насочване и инструкции – без чакане |
| Записване при специалист | Множество обаждания; несигурност за часове или запазване на час в частна платформа. | Единно е-записване през портал/приложение; свободни часове в реално време и *събиране на данни от държавата дали двете страни спазват часовете. |
| Проведени изследвания | Дублиране; понякога носене на изследвания на лист, изчакване и неясноста, възможна грешка в диалога между специалисти. Или забавяне – заради липса на известния до специалиста. | Автоматично прикачване към досието; Автоматичен анализ за аномалии в изследванията. Известния/нотификация и за двете страни- AI препоръки към специалиста при нужда от допълнителни изследвания |
| Лекарства | Риск от взаимодействия при няколко заболявания | Национален модул за взаимодействия/противопоказания + предупреждения за лекаря |
| Проследяване | Пациентът „помни“ Пациентът „носи“ | Напомняния за пациента и лекаря, план за проследяване, ранни сигнали за риск (под лекарски контрол) |
Тук идва ролята на изкуствения интелект – като инструмент, който прави електронното здравеопазване работещо в реалния свят.
България вече има гръбнак: НЗИС задава единен формат и кодифицирана терминология, а официалните „актуални данни“ показват мащаб – стотици милиони електронни документи и над 100+ млн. е-рецепти и е-направления.
AI в здравеопазването означава най-вече три неща:
Първо, обединява данните: така че лекарят да вижда историята ви като едно досие, а не като поредица от разпръснати „епизоди“ и файлове. (Именно „един гражданин – едно електронно здравно досие“ е политическият смисъл на дигитализацията.)
Второ, анализира историята: Дава бързо резюме на цялата здравна история, намира модели, повтарящи се рискове, пропуснати връзки между симптоми, резултати и терапии – и ги подава като систематизиран анализ.
Трето, подпомага решенията: като клиничен „втори чифт очи“ – бърз, последователен и умороустойчив. Националната стратегия до 2030 г. изрично предвижда национални системи за подпомагане на клинични решения, включително система за лекарствени взаимодействия/противопоказания и AI-базирани диагностични помощни инструменти (например за образи и лабораторни резултати).
Това не е технологична тема. Това е тема за държавата.
Затова се кандидатирам – защото знам как се изграждат и адаптират работещи системи, които дават реален резултат, а не само добри намерения. Време е здравеопазването да спре да разчита на късмет и да започне да работи като модерна система. Ако искате по-малко чакане, по-малко грешки и повече контрол върху собственото си здраве – подкрепете ме с преференция 111 в 23 МИР – София от коалиция „Продължаваме промяната – Демократична България“, номер 7.
Дигитализацията в здравеопазването означава по-малко грешки, по-малко чакане и повече време за реална медицина. България вече има основата – данни, системи и европейска рамка. Липсва последователност, за да ги превърнем в работеща система.
Моят принцип е ясен:
лекарят решава, AI подпомага, пациентът контролира, държавата гарантира – сигурност и правила.
Не започваме от нулата. Започваме от това да довършим започнатото – професионално и отговорно.
За здравеопазване, в което вие не сте куриер на документи, а гражданин с права и достъп.
По-малко шум. Повече решения.
Източник на данни; Bulgaria: Country Health Profile





